Wie wird Bauchspeicheldrüsenkrebs heute behandelt?
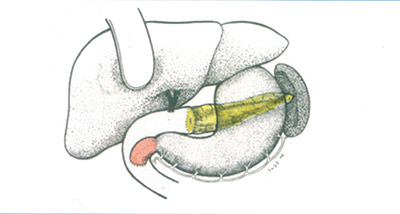
Bauchspeicheldrüsenkrebs sollte - wenn immer risikoarm möglich - durch eine Operation entfernt werden. Die operative Entfernung des Bauchspeicheldrüsenkopfes ist eine große Operation; die Operation dauert 4-6 Stunden; es werden Bauchspeicheldrüsenkopf, Zwölffingerdarm und die Gallenwege, sowie die Lymphknoten und das umgebende Gewebe entfernt. Diese aufwendige Operation bietet bei kleinen Tumoren in Kombination mit einer Chemotherapie die einzige Möglichkeit der Heilung. Leider werden nur 8-15 % der Patienten mit Bauchspeicheldrüsenkrebs mit einer Tumorgröße unter 2 cm gefunden.
Auch wenn der Tumor größer als 2 cm ist und noch keine Tochterabsiedlung im Bauchfell oder in die Leber gesetzt hat, ist eine tumorentfernende Operation sehr sinnvoll, da sie zur Lebensverlängerung führt und den Patienten für längere Zeit von den Krebsschmerzen befreit, sowie eine normale Nahrungsaufnahme erlaubt und den Gallenfluss wiederherstellt. Ist der Tumor in die angrenzenden Organe, wie Magen, Milz oder Leber eingebrochen oder sind die bauchspeicheldrüsennahen Gefäße zirkulär umwachsen, ist eine tumorresezierende Operation nicht mehr sinnvoll. In diesem fortgeschrittenen Krankheitsstadium kann mittels Chemotherapie bei vielen Patienten das Tumorwachstum verzögert und damit eine Lebensverlängerung von vielen Monaten erreicht werden.
Die Entfernung von Gewebeteilen zur vollständigen Entfernung des bösartigen Tumors durch die onkologische Operation bewirkt Gewebsverlust an der Bauchspeicheldrüse, dem Zwölffingerdarm, den Gallenwegen und den Lymphgeweben außerhalb der Bauchspeicheldrüse sowie von Nervengewebe. Die Operation wird heute als eine Magen erhaltende Pankreaskopfentfernung ausgeführt. Die Operation bewirkt einen Verlust von 40-60% der Bauchspeicheldrüse; bei vielen Patienten genügt der Rest der Bauchspeicheldrüse zur Erhaltung eines normalen Zuckerstoffwechsels im Körper.
Bei vorgeschädigter Bauchspeicheldrüse ist nach der Operation allerdings eine Insulinzufuhr erforderlich, da eine Blutzuckerkrankheit aufgetreten ist. Die Wiederherstellung der Ableitung des Bauchspeicheldrüsensaftes wird durch eine Dünndarmschlinge, die an den Bauchspeicheldrüsenrest genäht wird, sichergestellt. In diese Dünndarmschlinge wird meistens auch der Gallengang eingenäht, da die Gallenflüssigkeit zur Verdauung der aufgenommenen Nahrung unersetzlich ist.
Meist muss die Gallenblase mit entfernt werden, da durch die Gewebsentfernung die Entleerungsfunktion der Gallenblase gestört ist. 60-70% aller Patienten, die eine Bauchspeicheldrüsenkopfresektion erhalten haben, erfahren einen unkomplizierten frühpostoperativen Verlauf. Weder im Operationsfeld noch vitale Funktionen der Lunge, des Herzkreislaufes, der Nieren und der Leber sind beeinträchtigt: Bei unkomplizierten postoperativen Verlauf ist der Aufenthalt auf einer Intensivstation kurz; der Krankenhausaufenthalt beträgt in Behandlungszentren 2-3 Wochen. Nach der Entlassung ist die Nahrungsaufnahme zunächst noch verändert; bis zu 3 Monate nach der Operation sollten mehrere, 3-6 kleinere Mahlzeiten pro Tag aufgenommen werden. Immer sollten Verdauungsenzyme mit der Nahrung zugeführt werden.
Die Standardbehandlung besteht in einer operativen Entfernung. Eine medikamentöse Therapie ist nicht etabliert. Bei kleinen Tumoren kann zugewartet werden, mit regelmäßiger, halbjährlicher sonografischer bzw. CT-Kontrolle des Größenverhaltens der zystischen Tumore.
Die operative Entfernung eines noch gutartigen zystischen Tumors ist ein krebsvorbeugende Heilmaßnahme. Bei entarteter zystischen Neoplasie aus einem IPMN-, MCN-, SPN-Prozess zu einem infiltrierenden Krebstumor ist nach einer onkologischen Operation mit guten Langzeitüberlebenschancen zu rechnen.
Was bringt eine operative Behandlung?
Heilung allein durch eine operative Entfernung des Karzinomgewebes gelingt nicht bei vielen Patienten. Die Operation bei Bauchspeicheldrüsenkrebs wird als eine onkologische Entfernung des Krebsgewebes ausgeführt und hat heute in Behandlungszentren ein niedriges Behandlungsrisiko. Das Risiko an der Krebsoperation zu sterben liegt in Behandlungszentren, in denen jede Woche Patienten mit Bauchspeicheldrüsenkrebs operiert werden, unter 3%. Auch das Risiko von durch die Operation verursachten lokalen Komplikationen ist nicht hoch, sodass mit einem postoperativen Krankenhausaufenthalt von ca. 10 Tagen bis 3 Wochen gerechnet werden muss.
Nach einer mehrwöchigen Erholungsphase ist die Nahrungsaufnahme wieder normal und beschwerdefrei möglich. Zur Sicherung der Verdauungsfunktionen, die von der Bauchspeicheldrüse gewährleistet wurde, ist nach einer Operation die Zufuhr von Medikamenten, die Verdauungsenzyme enthalten, erforderlich. Bei einem Teil der Patienten besteht schon vor einer Operation eine Blutzuckererkrankung, sodass postoperativ eine zusätzliche Insulintherapie erforderlich wird.
Eine Erfolgsgeschichte
Frau Hildegard H. aus Hannover wurde 1998 im Alter von 59 Jahren an einem fortgeschrittenen Bauchspeicheldrüsenkrebs mit Tumorentfernung von Lymphknoten und des Nervenplexus operiert. Das Operationsverfahren war keine Whipple-Operation, sondern eine magenerhaltende, erweiterte Pankreaskopfresektion.
Pankreaskorpus und –schwanz konnten erhalten werden; die Nerven an der Körperschlagader (Arteria mesenterica superior) mussten mitentfernt werden. Die Tumorformel war T2,N1,V0,L1,M0,R0. Die postoperative Heilungsphase verlief ohne Komplikationen, jedoch traten nach Wiedereinsetzen der Nahrungsaufnahme hartnäckige Durchfälle auf.
Eine adjuvante Chemotherapie mit Cisplatin und 5-FU hat die Patientin schlecht vertragen; „… Es kam oben und unten alles wieder heraus.“ Die Durchfälle wurden mit Tinctura Opii Tropfen behandelt und beherrscht. Ein starker Lebenswille und äußerste Lebens- und Ernährungsdisziplin haben Frau H. auch dem Gewichtstief mit langsamer Gewichtszunahme geführt. Ein lebenswertes Leben mit langsam aufgebauten sportlichen Betätigungen, wie Laufen und Schwimmen, Fitnesstraining und nach 2-3 Jahren Golfspielen waren die Schlüssel zu einem wieder lebenswerten Leben. Mit Reisen, Golfspielen – Sommer, wie Winter – Enkelbetreuung und Teilnahme am Familienleben ist ihr Leben wieder angstfrei normal. Tinctura Opii Tropfen sind bis heute Bestandteil der Tagesorganisation, um die lästigen Durchfälle mit Ruhigstellung des Darms zu beherrschen.
Frau H. ist vom Bauchspeicheldrüsenkrebs geheilt. Sie ging ca. 10 Jahre zur jährlichen CT-Kontrolle und seither nur noch einmal im Jahr zur Ultraschalluntersuchung durch einen Gastroenterologen.
Die Operation hat die Patientin nicht zur Diabetikerin gemacht. Allerdings muss sie Verdauungsenzyme zur besseren Nahrungsausnutzung täglich einnehmen. Ihr Erfolgsrezept: „Ich habe meine Krankheit immer angenommen, niemals gejammert und bin offen damit mit umgegangen.“
Kommt eine operative Entfernung des Bauchspeicheldrüsentumors nicht mehr in Frage, so kann durch speziell gefertigte Röhrchen, die durch ein Endoskop eingeführt werden der Gallenfluss in den Darm und der Nahrungsfluss durch Magen-Zwölffingerdarm mit im Hohlorgan platzierten Stents wieder hergestellt werden. Bei nur wenigen Patienten ist eine Umleitungsoperation von Vorteil, um Gallenfluss und Magenentleerung durch die vom Tumor bedingte Einengung wieder zu normalisieren. Sowohl das Einbringen von überbrückenden Röhrchen - Stents - wie auch die Umleitungsoperation ändern nichts an der Tumormasse, sie bewirken manchmal erhebliche Nebenwirkungen und sie haben meist nur einen zeitlich begrenzten Erfolg.
Welcher Patient hat Vorteile von der Chemotherapie?
Chemotherapie mittels zytostatischer Medikamente bewirkt bei Krebserkrankungen Hemmung der Zellteilung und Abtötung der Krebszellen.Es besteht heute der Grundsatz, dass jeder Patient nach einer tumorentfernenden Operation, auch wenn kleine Tumoren bestanden, eine zusätzliche Chemotherapie erhalten sollte. Da es heute noch nicht erreicht ist, dass die Medikamente ausschließlich Tumorzellen treffen, sondern auch andere, sich teilende normale Zellen im Körper beeinflussen, ist die Chemotherapie regelmäßig mit Nebenwirkungen behaftet.
Die Schleimhäute des Mundes und des Magen-Darm-Traktes, die Blutzellbildung und das Wachstum der Haarwurzelzellen werden bei vielen Patienten - allerdings unterschiedlich stark - beeinträchtigt. Durch entsprechende Medikamente können Appetitlosigkeit und Durchfall sowie Verminderung der weißen Blutkörperchen vermieden werden. Die Wirksamkeit der Medikamente (Zytostatika) ist bei Bauchspeicheldrüsenkrebs an die Dosis und die Ansprechbarkeit der Tumorzellen gebunden; sie wird auch bestimmt von der Intensität der Nebenwirkungen.
Leider sprechen die Tumorzellen nach bisherigem Wissen nur bei ca. 30% der Patienten auf die Chemotherapie an. Durch Kombination zweier Medikamente kann die Wirksamkeit deutlich verbessert werden.
Die adjuvante Chemotherapie (d.h. Chemotherapie nach Operation) bringt für einen großen Teil der Patienten eine Lebensverlängerung unter Erhaltung von Lebensqualität. Die Chemotherapie kann ambulant ausgeführt werden, sie sollte immer unter der Kontrolle eines erfahrenen Onkologen oder onkologischen Chirurgen stehen.
Sie verbessert den Zustand der Patienten mit Beherrschung des Schmerzsyndroms und Verlangsamung des Tumorwachstums; die Chemotherapie wird solange ausgeführt wie eine Beschwerdelinderung und/ oder Verkleinerung des Tumors durch die Therapie erreicht werden kann.
Wie wird der Behandlungserfolg bei Bauchspeicheldrüsenkrebs festgestellt?
Die Beurteilung des Krankheitsverlaufs bei Bauchspeicheldrüsenkrebs wird wie bei der Diagnosestellung anhand bildgebender Verfahren oder Anwendung vom Computertomographie oder Magnet-Resonanz-Tomographie ausgeführt. Nach einer erfolgreichen Krebsoperation ist der Patient schmerzfrei, der Appetit ist wieder besser und manchmal wird auch eine Gewichtszunahme verzeichnet. Wiederauftreten von Schmerzen im Oberbauch über eine längere Zeit kombiniert mit erneutem Appetitverlust lässt den Verdacht auf ein erneutes Wachstum des Tumors aufkommen. Bei Patienten, die präoperativ tumormarkerpositiv waren in Bezug auf den Tumormarker CA 19-9, erlaubt die postoperative Kontrolle der Höhe des CA 19-9-Spiegels im Armvenenblut die Diagnose eines erneuten Tumorwachstums. Ein wesentlicher Anstieg wird durch ein Tumorrezidiv lokal in der Leber oder in den Lymphknoten bedingt.
Auch bei einem Wiederauftreten eines Tumorrezidivs kann mit den gleichen Therapiemaßnahmen wie beim Ersttumor ein Behandlungserfolg erreicht werden. Eine seit neuestem routinemäßig anwendbare sensible Methode ist das Positions-Emmissions-Tomogramm zur Feststellung eines Tumorrezidivs. Das PET-Szintigramm erlaubt Größe, Lokalisation und Verteilung von Tumorknoten zu erfassen. Patienten mit wenigen vergrößerten Lymphknoten oder mit Lebermetastasen in einem Segment der Leber kann durch die Kombination von Operation und Chemotherapie erneut geholfen werden. In Behandlungszentren gibt es zunehmend mehr Patienten bei denen das Tumorrezidiv besteht, es aber mittels Chemotherapie beherrscht werden kann und der Patient zum Teil über viele Jahre ein lebenswertes Leben führen kann. Die Chronizität der Erkrankung kann auch bei Bauchspeicheldrüsenkrebs erreicht werden.